Le piodermiti o infezioni batteriche della pelle (in greco: “pyo” – pus e “derma” – pelle) sono molto diffuse nei cani. Di solito sono secondarie a un’altra patologia o malattia della pelle, quindi la causa principale deve sempre essere ricercata in presenza di una piodermite. Esistono forme molto diverse di piodermite a seconda dell’area interessata, della profondità dell’infezione o della presentazione clinica e ognuna di esse è caratterizzata da un nome specifico. Questo fa capire i tanti volti che l’infezione cutanea può presentare e la difficoltà nella sua diagnosi.
La classificazione tradizionale delle piodermite in base alla profondità dell’infezione è estremamente utile per determinare la prognosi, la terapia e la durata del trattamento.
Le piodermiti della superficie colpiscono l’epidermide e un’area specifica del corpo, ad es. Le pieghe della pelle o gli spazi interdigitali. Provocano prurito, eritema, essudazione, cattivo odore e lesioni ancora più gravi come erosione e ulcerazione.
Il trattamento si basa su antisettici topici e sul controllo del prurito e dell’infiammazione se presente.
Le piodermiti superficiali possono interessare l’epidermide, il derma superficiale e il follicolo pilifero. Le lesioni caratteristiche di queste piodermiti sono alopecia, papule, pustole, collari epidermici, desquamazione, croste e sono generalmente accompagnate da prurito. Il trattamento richiede antisettici topici e di solito antibiotici topici o sistemici oltre al trattamento della causa primaria.
La piodermite profonda interessa l’intero spessore della pelle, compreso il derma medio e profondo e può anche interessare il pannicolo. Le lesioni sono generalmente dolorose e comprendono bolle emorragiche, noduli, gonfiore della zona colpita, alopecia, ulcere e secrezioni emorragiche, emopurulente o purulente. Sono necessari gli antibiotici sistemici per il trattamento basato sulla coltura e sulla sensibilità batterica.
Di seguito sono descritti in dettaglio i diversi tipi di piodermite e le loro caratteristiche cliniche.
Piodermite della superficie
- La sindrome da proliferazione batterica è clinicamente caratterizzata da eritema diffuso, desquamazione ed essudato grasso con colore biancastro o giallastro e cattivo odore. Gli animali colpiti hanno spesso prurito. L’addome, i padiglioni auricolari e gli spazi interdigitali sono i più colpiti.
- L’intertrigine o piodermite delle pieghe è causata dall’attrito delle pieghe, dall’umidità e dalla temperatura, favorendo la proliferazione batterica. La posizione della piega cutanea accompagna il nome della patologia, ad esempio: intertrigo o piodermite delle pieghe facciali, delle pieghe della coda, delle pieghe vulvari. La pelle colpita è umida, grassa, eritematosa e può contenere un essudato biancastro maleodorante. Nei casi più gravi possono verificarsi erosioni e ulcerazioni.
- La dermatite piotraumatica, hot spot o la piodermite umida acuta è prodotta da uno stimolo pruriginoso focale molto intenso che provoca un autotrauma nell’area, sviluppando lesioni erosive, ulcerative ed essudative e alopecia focale. È un processo molto acuto e grave che genera non solo prurito ma anche dolore intenso nell’area. Una delle cause primarie più comuni sono i morsi delle pulci.
La diagnosi si basa sul quadro clinico unito ai risultati citologici.
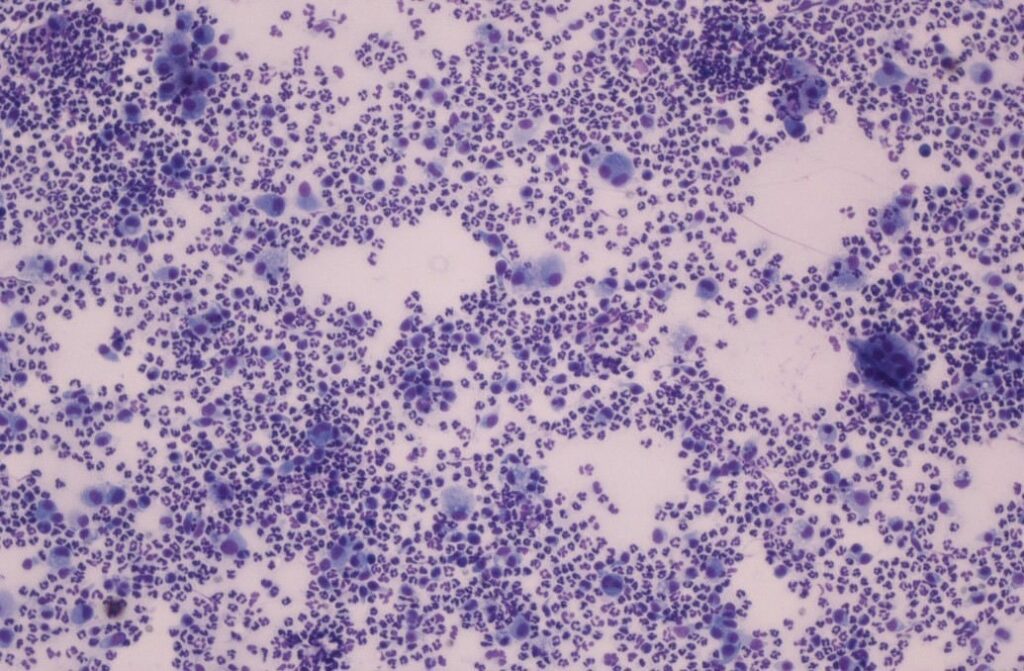
La citologia è caratterizzata dalla proliferazione di batteri, generalmente coccoidi ed eccezionalmente bacilli, generalmente in assenza di cellule infiammatorie. La presenza di cellule infiammatorie, principalmente neutrofili degenerati, compare di solito nei casi con erosione / ulcerazione e indica un intenso processo infiammatorio che dovrebbe essere trattato con farmaci antinfiammatori, tipicamente corticosteroidi topici. Tuttavia, in alcuni casi possono essere necessari corticosteroidi sistemici per alcuni giorni, a seconda del quadro clinico.
-
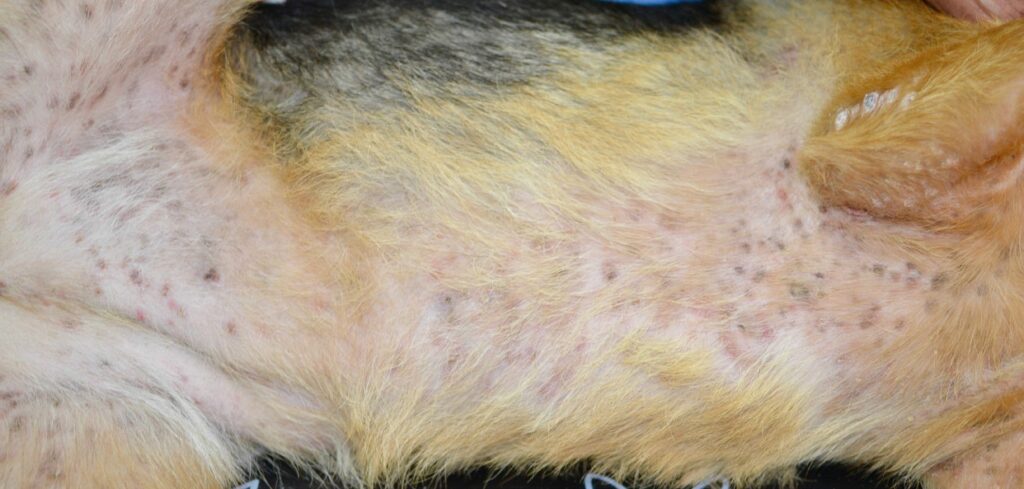
Fig. 1: Il decorso delle lesioni della piodermite superficiale: papule, pustole, croste, collaretti epidermici e iperpigmentazione.
Immagine: Dott.ssa C. Lorente
-
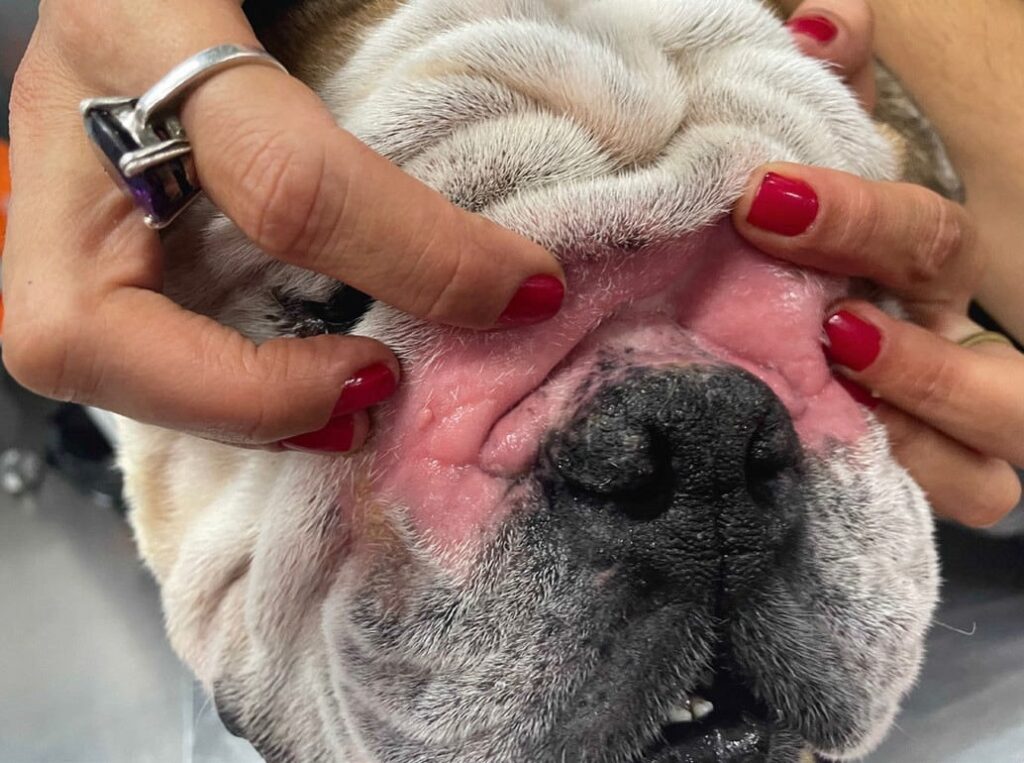
Fig. 2: Piodermite della piega facciale (intertrigo facciale) in un bulldog inglese con dermatite atopica.
Immagine: Dott.ssa C. Lorente
-
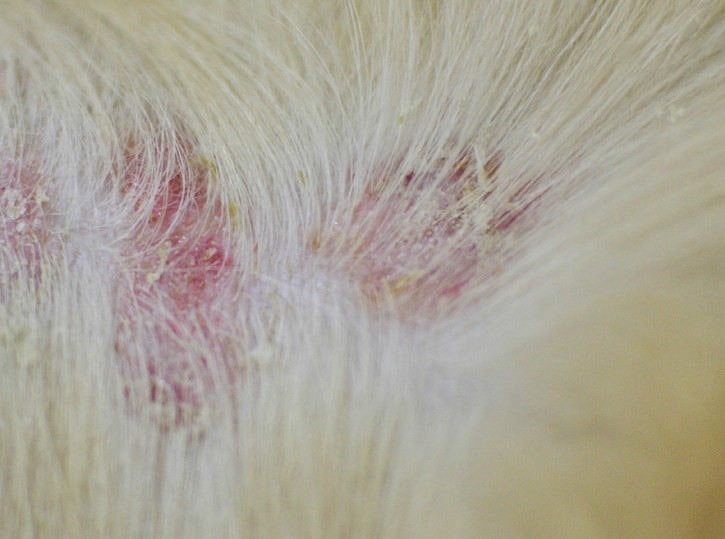
Fig. 3: Collaretti epidermici
Immagine: Dott.ssa C. Lorente
-
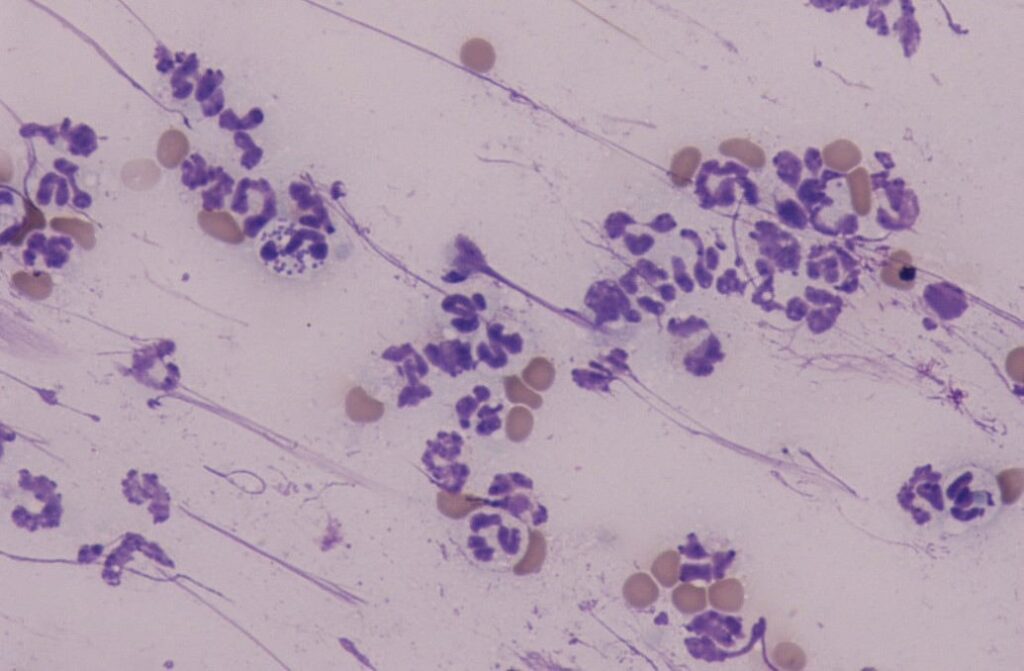
Fig. 4: Notare la presenza di batteri (cocchi intracellulari) all’interno dei neutrofili.
Immagine: Dott.ssa C. Lorente
-
Fig. 5: L’infiammazione piogranulomatosa è evidenziata in citologia dalla presenza di numerosi neutrofili e macrofagi.
Immagine: Dott.ssa C. Lorente
Il trattamento si basa sull’igiene e sull’uso di antisettici sulla zona interessata insieme a corticosteroidi topici in caso di infiammazione. La causa principale deve essere identificata e trattata.
Attenzione: non è necessario utilizzare antibiotici
Piodermiti superficiali
- L’impetigine compare con pustole solitamente localizzate esclusivamente sull’addome dei cuccioli. Un processo simile ma grave può essere osservato nei cani anziani immunosoppressi con grandi pustole flaccide o tese (impetigine bollosa).
- La follicolite batterica è la forma più comune di piodermite canina e colpisce il follicolo pilifero producendo alopecia focale, multifocale o generalizzata con possibile presenza di papule, pustole, croste e collarini epidermici. È accompagnato da prurito indipendentemente dalla causa principale.
- La piodermite superficiale a diffusione è caratterizzata da papule, pustole e collari epidermici. I collari epidermici possono essere molto grandi con eritema grave ed esfoliazione periferica. L’infezione provoca prurito nella zona interessata.
- La piodermite mucocutanea si presenta con depigmentazione che progredisce verso erosione-ulcerazione e formazione di croste. Si trova nelle giunzioni mucocutanee, principalmente sulle labbra, ma può comparire anche sul naso, sulle palpebre, sulla vulva, sul prepuzio e sull’ano. Le sue principali diagnosi differenziali sono il lupus eritematoso discoide (DLE) e il linfoma epiteliotrofico cutaneo (LEC), da qui l’importanza di una corretta diagnosi poiché la prognosi e il trattamento di queste tre malattie sono totalmente diversi. La diagnosi si basa sulla presentazione clinica e sulla biopsia cutanea. Prima del prelievo bioptico, si raccomanda un pretrattamento con antibiotici sistemici per almeno una settimana per ridurre le lesioni istopatologiche associate a una possibile complicanza batterica secondaria nel caso di DLE e LEC.
Se sono presenti pustole, la diagnosi si basa sulla presentazione clinica e sulla citologia, in cui si osserverà la presenza di batteri all’interno dei neutrofili.
I casi di follicolite batterica senza pustole o collaretti epidermici sono difficili da diagnosticare, poiché solo una biopsia può dare certezza della diagnosi. Le principali diagnosi differenziali di follicolite batterica sono demodicosi e dermatofitosi. Quindi il protocollo diagnostico prevede la tricografia per verificare la presenza di calchi follicolari (che indicano un’infiammazione del follicolo) e l’assenza di Demodex (escludendo la demodicosi), ed elementi fungini o distruzione della struttura del fusto del pelo. Se la dermatofitosi è il sospetto principale, è necessario eseguire la coltura o la PCR per i dermatofiti.
L’uso di antisettici topici, preferibilmente sotto forma di bagni, è generalmente sufficiente per trattare l’impetigine giovanile.
Le altre piodermiti superficiali richiedono un trattamento topico con antisettici e un trattamento antibiotico sistemico quando sono generalizzate. Le lesioni localizzate possono rispondere al solo trattamento antisettico e, se necessario, all’aggiunta di antibiotici topici.
La piodermite mucocutanea è un processo curioso poiché richiede un trattamento antibiotico molto lungo nonostante sia una piodermite superficiale.
Piodermiti profonde
- Foruncolosi. Quando l’infezione batterica colpisce gravemente i follicoli piliferi, si verifica la rottura o la foruncolosi del follicolo pilifero. Ciò si traduce nell’estensione dell’infezione nel derma medio e profondo e in una reazione da corpo estraneo associata al rilascio di capelli e cheratina nel derma, producendo lesioni piogranulomatose che si manifestano clinicamente con noduli, secrezioni, ulcere e croste.
- Gli ascessi sono raccolte incapsulate di pus e tessuto necrotico, clinicamente manifestate come noduli eritematosi, caldi e dolorosi. Solitamente causati dalla penetrazione di agenti batterici attraverso ferite da puntura o morsi.
- La cellulite è un’infezione e un’infiammazione diffusa attraverso i piani dei tessuti, generalmente regionali, sebbene possa verificarsi circoscritta. Si manifesta con gonfiore, dolore e calore. Attenzione alla cellulite giovanile, che non è un processo infettivo ma immunomediato che richiede un trattamento con farmaci antinfiammatori / immunosoppressivi.
La diagnosi di piodermite profonda si basa sul quadro clinico, sulla citologia, sulla biopsia e sulla coltura batterica del tessuto dermico.
La citologia della foruncolosi mostra una reazione infiammatoria piogranulomatosa dovuta alla reazione da corpo estraneo generata dalla rottura dei follicoli piliferi con principalmente neutrofili e macrofagi, solitamente con una componente eosinofila.
I batteri non sono facilmente osservabili all’interno di queste citologie. Nel caso degli ascessi, l’infiammazione è neutrofilica con numerosi batteri intra ed extracellulari osservati all’esame citologico.
Il trattamento della piodermite profonda richiede l’uso di antibiotici sistemici scelti dopo coltura e in base alla sensibilità batterica. Gli ascessi richiedono un drenaggio chirurgico insieme alla terapia antibiotica.
La durata del trattamento antibiotico dipenderà dalla profondità dell’infezione. La piodermite superficiale richiede solitamente 3-4 settimane di trattamento, la piodermite profonda un minimo di 6-8 settimane. Una volta che la cura clinica è avenuta (completa assenza di lesioni), il trattamento deve essere mantenuto per altri sette giorni per le infezioni superficiali e per almeno 14 giorni per le infezioni profonde.
Il principale agente batterico nella piodermite canina è lo Staphylococcus pseudointermedius. Pertanto, in caso di un primo episodio di infezione cutanea non pericolosa per la vita, con lesioni cliniche e citologia compatibili con piodermite superficiale, in cui non vi è motivo di sospettare una resistenza batterica, il trattamento con cefalosporine di prima generazione o amoxicillina/acido clavulanico può essere deciso empiricamente.
Avvertenza: non utilizzare mai antibiotici di seconda linea (es. chinoloni) o di terza linea senza un test di coltura e di sensibilità batterica. L’uso indiscriminato di antibiotici è negligente e porta allo sviluppo della resistenza batterica.
La coltura batterica e la sensibilità sono necessarie ogniqualvolta si verifica una delle seguenti condizioni:
- piodermite profonda o infezioni pericolose per la vita
- nessuna coerenza tra segni clinici e citologia
- batteri a forma di bastoncello in citologia
- infezioni che non si risolvono con la terapia antibiotica empirica
- malattia o trattamento immunosoppressivo
- ferite che non guariscono
- infezioni post-chirurgiche o nosocomiali
In generale, la maggior parte delle piodermiti sono secondarie a un’altra malattia dermatologica o sistemica primaria, che deve essere ricercata, diagnosticata e trattata per evitare il ripetersi del processo. Le malattie che più frequentemente inducono la comparsa di piodermite sono le malattie allergiche, è comune anche nei disturbi endocrini come l’ipotiroidismo e l’iperadrenocorticismo. Ma qualsiasi malattia della pelle può innescare la crescita batterica e stabilire un’infezione batterica secondaria.
Le piodermiti ricorrenti primarie e idiopatiche sono rare e la loro diagnosi si basa sull’esclusione di qualsiasi probabile malattia primaria. La piodermite idiopatica ricorrente spesso richiede una terapia antibiotica prolungata e regimi di gestione su misura per prevenire le recidive.
Dott.ssa Carmen Lorente, DVM, PhD, DipECVD