I sensi dell’udito e dell’equilibrio si trovano nell’orecchio. Anatomicamente, l’orecchio ha tre compartimenti: l’orecchio esterno, medio e interno. L’infiammazione di qualsiasi parte dell’orecchio è chiamata otite. L’otite esterna è il problema più frequente e uno dei più comuni nelle consultazioni dermatologiche. Un approccio scorretto all’otite porta al fallimento e compromette la vitalità dell’orecchio e la qualità della vita del paziente e del proprietario.
L’otite esterna ha un’origine multifattoriale, con cause primarie, fattori predisponenti e perpetuanti coinvolti nell’infiammazione del condotto uditivo esterno (CEE), creando un ambiente idoneo alla proliferazione di microrganismi (causa secondaria). Il successo del trattamento e la risoluzione dell’otite esterna dipendono dall’esperienza del medico nell’identificare e trattare ogni fattore coinvolto.
1. Le cause primarie sono i processi in grado di produrre da soli l’otite esterna. Devono essere identificati e trattati per evitare la cronicizzazione e la ricorrenza dell’otite Le cause primarie più comuni sono malattie allergiche, corpi estranei, ectoparassiti (Otodectes cynotis, Demodex), masse (polipi, neoplasie), endocrinopatie e, meno frequentemente, dermatiti da contatto, dermatiti irritative, malattie autoimmuni o reazioni a farmaci.
2. I fattori predisponenti sono condizioni che possono favorire lo sviluppo dell’otite e includono:
-
- caratteristiche anatomiche, ad stenosi del condotto uditivo associata alla razza, orecchie cadenti (fig. 1)
- utilizzo di tecniche traumatiche come la pulizia con tamponi di cotone o la rimozione dei peli dal condotto uditivo
- umidità nei condotti uditivi, ad animali che nuotano.
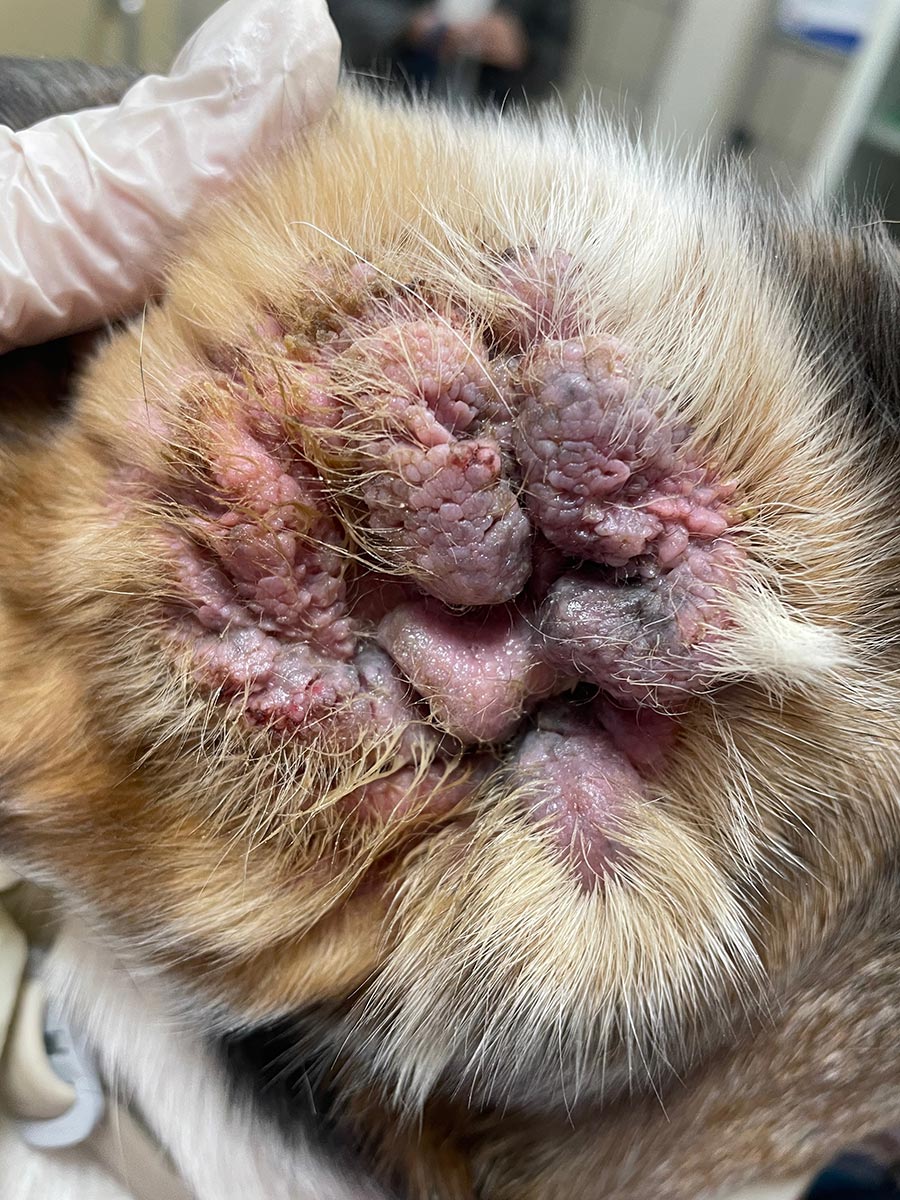
3. I fattori perpetuanti sono alterazioni anatomiche patologiche progressive (edema, iperplasia epiteliale, iperplasia delle ghiandole ceruminose, stenosi, fibrosi o mineralizzazione della CEE, perforazione della membrana timpanica, otite media), conseguenza della cronicizzazione dell’infiammazione che ostacola la risoluzione dell’otite esterna e la perpetua (fig. 2).
4. Le cause secondarie rappresentano la complicazione infettiva batteri o lieviti.
Cause primarie, fattori predisponenti e perpetuanti generano le condizioni ideali per la colonizzazione e la moltiplicazione dei microrganismi.
Approccio diagnostico all’otite esterna
Segni clinici
Scuotere o inclinare la testa, grattarsi le orecchie o la testa, presenza di essudato, cattivo odore o dolore, sono motivi comuni di richiesta di consulto. L’otite da corpo estraneo e da acaro di solito presenta i segni clinici acuti più evidenti, principalmente a causa della loro condizione dolorosa acuta o pruriginosa.
La presenza di dolore all’apertura della bocca o segni neurologici come inclinazione della testa, sindrome di Horner, nistagmo, atassia, perdita di equilibrio e deambulazione in tondo suggeriscono l’esistenza di un’otite media o interna.
Esame fisico
L’esame visivo dei padiglioni auricolari e l’apertura della CEE dovrebbero valutare la presenza di essudato e lesioni quali eritema, iperplasia epidermica, escoriazioni ed erosioni/ulcerazioni. Può essere rilevato un cattivo odore.
La palpazione dei condotti uditivi, che dovrebbe essere eseguita delicatamente, aiuta a determinare se c’è dolore o prurito.
Se si sospetta un’otite esterna, devono essere eseguite otoscopia o video-otoscopia e citologia dell’essudato.
Otoscopia/video-otoscopia
L’otoscopia consente di valutare l’integrità o le alterazioni patologiche del condotto uditivo esterno (CEE) e della membrana timpanica.
Tirando il padiglione si allineano le porzioni verticale e orizzontale dell’EEC e si facilita la visualizzazione del canale fino alla membrana timpanica.
L’EEC dovrebbe essere pervio e privo di essudato in un orecchio sano e dovrebbe essere possibile la visualizzazione del timpano.
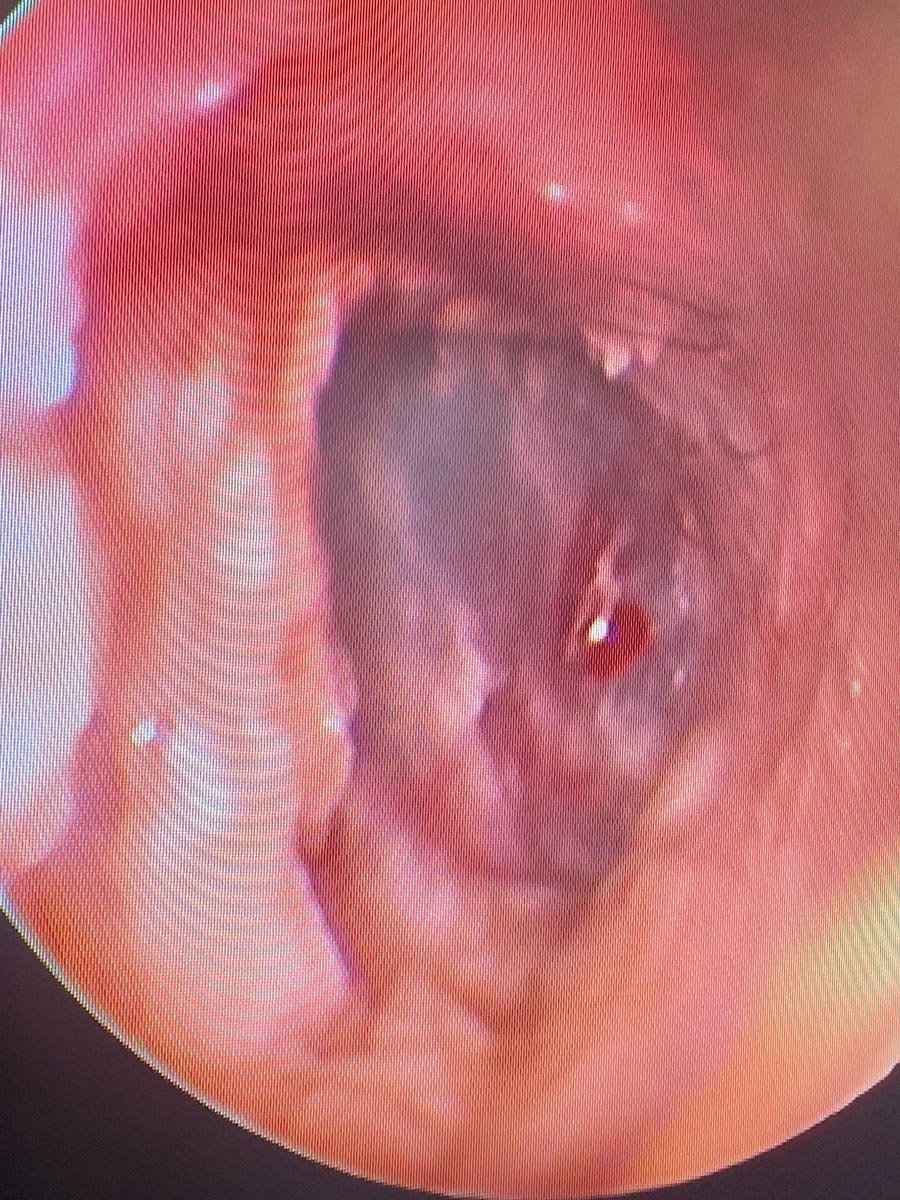
L’essudato, il cerume o i cerumenoliti, l’infiammazione e/o la stenosi dell’EEC possono impedire la visualizzazione della membrana timpanica. In caso di otite, l’otoscopia permette di valutare la quantità e le caratteristiche dell’essudato e le alterazioni del CEE: eritema, edema, iperplasia, stenosi, ulcerazione e presenza di masse (fig. 3).
In caso di forte dolore, ulcerazione o stenosi del CEE, sarebbe necessaria l’anestesia. Tuttavia, si raccomanda di rimandare l’otoscopia fino al controllo di queste condizioni, tranne nei casi di sospetto corpo estraneo, in quanto è essenziale per facilitarne la rimozione.
-
Fig. 1: Le orecchie cadenti sono un fattore predisponente per l’otite esterna.
Fonte: Dott.ssa Carmen Lorente
-
Fig. 2: Grave otite cronica con iperplasia della pelle dell’orecchio e completo restringimento dell’apertura del condotto uditivo.
Fonte: Dott.ssa Carmen Lorente
-
Fig. 3: Videotoscopia durante lavaggio auricolare profondo in anestesia generale: si osservano eritema ed edema delle pareti del condotto uditivo e infiammazione del timpano.
Fonte: Dott.ssa Carmen Lorente
-
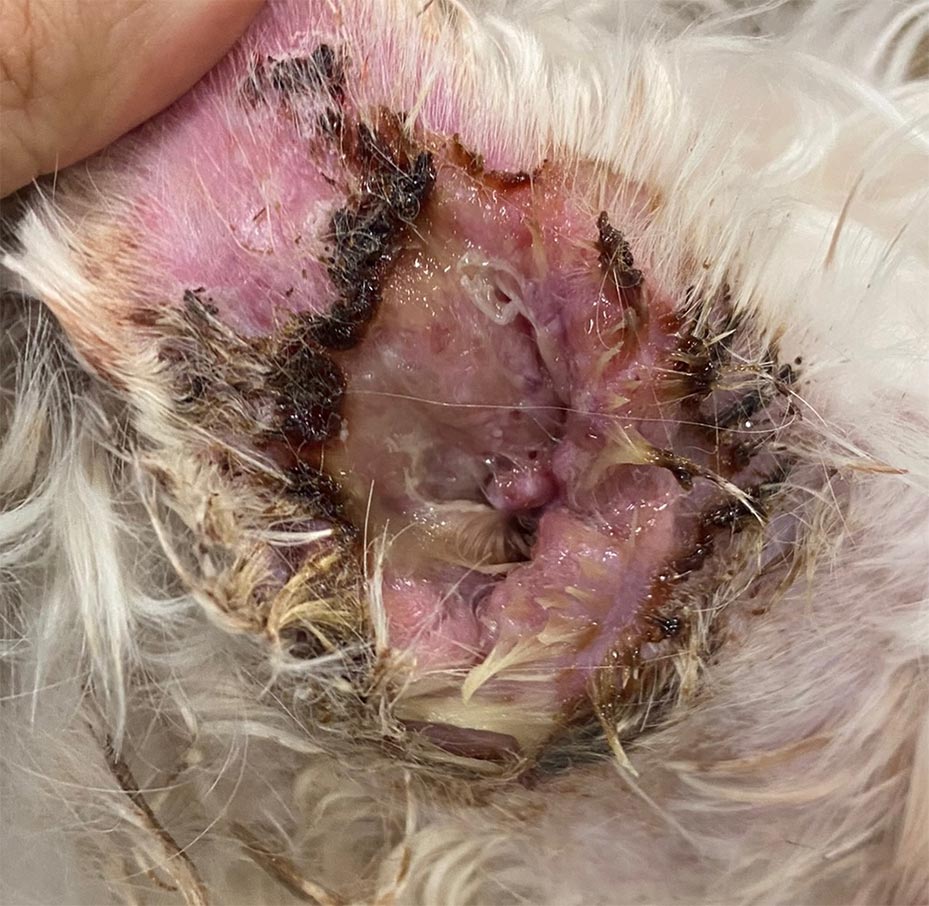
Fig. 4: Otite purulenta: essudato fluido dal condotto uditivo esterno, che forma croste a contatto con l’aria. L’esame citologico mostrava una componente infiammatoria neutrofila con batteri a bastoncino.
Fonte: Dott.ssa Carmen Lorente
Valutazione microscopica dell’essudato otico
La valutazione dell’essudato otico viene utilizzata per rilevare i parassiti (esame microscopico diretto) e gli agenti infettivi (citologia).
Esame microscopico diretto
Un campione di essudato otico ottenuto con un tampone o una curette viene posto in una goccia di olio su un vetrino. L’essudato viene disperso nell’olio e viene applicato un coprioggetto. Sotto ingrandimento 4x, la presenza di Demodex o Otodectes diagnostica la causa primaria dell’otite.
Citologia
A seconda del tipo di essudato, le otiti sono classificate come ceruminose, batteriche, da lieviti, miste o purulente.
L’essudato ceruminoso è costituito da cellule epiteliali cornificate e lipidi e può contenere un piccolo numero di batteri coccoidi e lieviti (si possono prevedere fino a 5 lieviti e 25 batteri coccoidi per campo 40X).
La presenza di batteri a bastoncello è sempre considerata patologica. La proliferazione di batteri e/o di Malassezia caratterizza l’otite come coccoide, a bastoncello o batterica mista; Malassezia o otite mista (batteri e Malassezia).
La presenza di cellule infiammatorie (neutrofili o neutrofili e macrofagi) definisce l’otite purulenta (fig. 4). Un essudato purulento può essere osservato nel pemfigo foliaceo e nell’otite infettiva, specialmente nell’otite con batteri a forma di bastoncelli.
Coltura batterica e sensibilità
Inizialmente non è necessaria poiché con il trattamento topico, la concentrazione di antibiotici a cui sono esposti i batteri è molto più alta di quella ottenibile per via sistemica.
Quando eseguire la coltura e la sensibilità batterica?
- Quando l’antibiotico inizialmente selezionato non risolve l’infezione
- Otite cronica o ricorrente in cui sono stati utilizzati più trattamenti antibiotici
- Presenza di batteri a forma di bastoncello alla citologia
- Otite media
Non usare mai chinoloni senza giustificato motivo, cioè quando un antibiogramma dimostra resistenza agli antibiotici di prima scelta.
Altri test diagnostici utili in otite
Nei casi in cui si sospetti il coinvolgimento dell’orecchio medio o interno, devono essere utilizzate tecniche di imaging. La tomografia assiale computerizzata (TAC) consente la visualizzazione del timpano, la valutazione dei contorni della bolla timpanica e la rilevazione della presenza di proliferazioni ossee e di osteolisi. La risonanza magnetica per immagini (MRI) distingue tra fluidi e tessuti molli ma non rileva facilmente i cambiamenti ossei.
Trattamento
Il mancato trattamento di tutte le cause e i fattori coinvolti provoca otite esterna cronica o ricorrente con alterazioni proliferative che possono richiedere un trattamento chirurgico aggressivo.
È fondamentale controllare l’infiammazione e la sua causa. L’infiammazione e gli essudati creano un ambiente ideale per la proliferazione di batteri e Malassezia. I corticosteroidi applicati localmente sono generalmente sufficienti per controllare l’infiammazione, ma può essere necessaria la somministrazione orale se si verifica una grave infiammazione.
La somministrazione topica è sufficiente e più efficace se è necessario un trattamento antibiotico o antimicotico. Gli antibiotici sistemici o gli antimicotici non sono richiesti nell’otite esterna a meno che non vi sia una concomitante otite media.
La pulizia accurata degli essudati è fondamentale. Se l’otite ceruminosa non è complicata, è possibile usare detergenti otici. In caso di otite grave con intensa crescita microbica, batteri a forma di bastoncello, essudato abbondante o purulento o formazione di biofilm, l’ideale è eseguire un’accurata pulizia con un video-otoscopio e in anestesia generale per inalazione.
Dott.ssa Carmen Lorente Méndez, DVM, PhD, DipECVD